尿道炎や子宮頸管炎などの性感染症(STI)の原因として、クラミジアや淋菌はよく知られています。そして近年、マイコプラズマやウレアプラズマも性感染症の原因菌のひとつとして注目されるようになってきました。
ただ、「陽性=すぐ治療が必要」というわけではありません。「すべての菌が治療の対象ではない」「治療が必要な菌は限られている」という最新の知識が一般にはあまり知られていないのが現状です。
近年は国内外で研究が進み、治療すべきケースと、様子を見ても問題ないケースが明確になってきました。
今回は、ネット上の情報に振り回されないよう、医療現場の最新知見に基づいて分かりやすく解説します。
マイコプラズマとウレアプラズマの特徴
マイコプラズマ・ウレアプラズマと呼ばれる細菌は、大きく以下の4種類に分けられます。
- マイコプラズマ・ジェニタリウム(M. genitalium)
- マイコプラズマ・ホミニス(M. hominis)
- ウレアプラズマ・ウレアリチカム(U. urealyticum)
- ウレアプラズマ・パルバム(U. parvum)
以前は「検査で陽性になればすべて治療の対象」と考えられていましたが、世界的に研究が進み、菌ごとに病原性や治療の必要性が大きく違うことがわかってきました。
| 菌種 | 病原性 | 症状ありなら治療? |
|---|---|---|
| マイコプラズマ・ジェニタリウム | 強い | ◯ 治療する |
| マイコプラズマ・ホミニス | 弱い | △ 免疫不全・産褥感染など特殊ケース |
| ウレアプラズマ・ウレアリチカム | 中等度 | △ 症状あり・菌量多い場合 |
| ウレアプラズマ・パルバム | ほぼ無し | × 他の原因を探す |
- 症状がなければ、マイコプラズマ・ジェニタリウム以外は原則治療不要
- 抗菌薬(抗生物質)の不必要な使用は、耐性菌を増やす原因になる
世界のガイドライン(CDC・IUSTIなど)でも、「原則として、症状のあるマイコプラズマ・ジェニタリウムのみを治療する」という方向性が明確になっています。
治りづらくなった「マイコプラズマ・ジェニタリウム」の歴史
マイコプラズマ・ジェニタリウム(以下ジェニタリウム)は、尿道炎や子宮頸管炎の原因になる本当に治療が必要な細菌です。
しかし、この20年ほどで抗菌薬が効きにくい“耐性菌”が世界中で急増し、治療が非常に難しくなっています。
昔はクラミジア治療と同じ薬で治っていた
かつては、クラミジア治療に使用されるアジスロマイシンが、ジェニタリウムにも高い効果を発揮していました。
そのため、
- クラミジアを治療したつもりでも、実はジェニタリウムも治っていた
- ジェニタリウムはあまり注目されなかった
という背景があります。
2006年、マクロライド耐性の出現 → 世界的な問題へ
2006年にマクロライド系のお薬が効かないジェニタリウムが報告されました1)。「マクロライド系」とは抗菌薬のグループの一つで、アジスロマイシンも含まれます。
マクロライド系のお薬が効かない、すなわちマクロライド耐性を持ったジェニタリウムは、そこから短期間のうちに世界中へ拡散しました。現在ではアジスロマイシンの治療成功率は約30%と言われています(=70%は効かない)。
さらにニューキノロン耐性も増加中
アジスロマイシンが効かなくなり、次は別の抗菌薬のグループであるニューキノロン系(フルオロキノロン系)のシタフロキサシンやモキシフロキサシンが治療薬として使われはじめました。
しかし、現時点で約20%がニューキノロン耐性と報告されており、将来的な増加も懸念されています。
ジェニタリウムは「多剤耐性菌」へ進化しつつある非常に厄介な細菌です。
治療失敗や再感染が多く、世界各国で深刻な問題となっています。
どう治療する? 最新のシークエンシャル療法
マイコプラズマは、ほかの細菌とは異なり細胞壁を持たない特殊な構造のため、ペニシリン系・セフェム系などの一般的な抗菌薬は一切効きません。
さらに、マクロライド系・ニューキノロン系への耐性が広がっているため、現在は2種類の抗菌薬を使う「シークエンシャル療法」が標準治療になっています。最初の薬で菌量を抑え、次の薬で確実に退治します。
CDC(米国)・WHOが推奨する治療法
1週目:ドキシサイクリン(テトラサイクリン系)
2週目:モキシフロキサシン(ニューキノロン系)
最初の1週間で菌数を減らし、2週目の薬で確実に叩くという「段階的治療」です。
日本での実際の治療
1週目:ミノサイクリン(ドキシサイクリンの代替)
2週目:シタフロキサシン
日本性感染症学会のガイドラインでも同様の方法が推奨されています2)。
当院の研究データ
当院でも、
- シタフロキサシン単剤
- ミノサイクリン+シタフロキサシン(シークエンシャル療法)
を比較した結果、シークエンシャル療法の方が、治療成功率が高いことが確認されています。
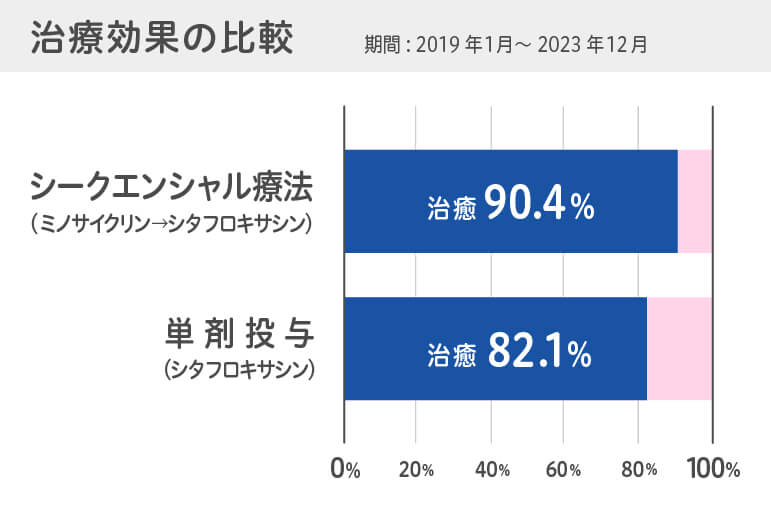
この結果は米国泌尿器科学会(AUA)でも発表され、論文化済みです3)。
それ以外のマイコプラズマ・ウレアプラズマは治療が必要?
結論はシンプルです。
『ジェニタリウム以外は、症状がない限り治療不要』
特に、ウレアプラズマ・パルバムは常在菌として扱われ、世界では約40%の女性が保菌していることが知られています。当院のデータでも同様の傾向があります。
もちろん、患者さんの希望がある場合は相談の上で治療を行うことも可能です。
まとめ:情報はどんどんアップデートされています
今回紹介した内容は、当院の最新データ(〜2024年)と、国際ガイドラインをもとにまとめたものです。
しかし、抗菌薬の耐性菌は年々増加・変化しており、今後さらに治療法が変わる可能性があります。
性感染症治療は、常に最新の知識にもとづく対応がとても重要です。
- 病状がある
- なかなか治らない
- 症状の再発を繰り返す
といった場合は、早めに受診いただくことで適切な治療につながります。
少しでも気になることがあれば、どうぞお気軽にご相談ください。
参考文献
1) Bradshaw CS, Jensen JS, Tabrizi SN, et al. Azithromycin failure in Mycoplasma genitalium urethritis. Emerg Infect Dis. 2006;12(7):1149-1152. DOI:10.3201/eid1207.051558
2) 日本性感染症学会. 性感染症 診断・治療ガイドライン 2026:p.115
3) Kobori Y, Yoshida N, Manda K, Onoe Y, Hamasuna R. Outcomes of Sequential Therapy With Minocycline and Sitafloxacin Versus Sitafloxacin Monotherapy for Mycoplasma genitalium Infections. Int J Urol. 2025 Jun;32(6):767-769. DOI:10.1111/iju.70046